Selon de nombreux experts, la prostatite chronique est une maladie inflammatoire causée par une infection avec l'ajout possible de maladies auto-immunes et caractérisée par des lésions des tissus parenchymateux et interstitiels de l'organe. La maladie est connue de la médecine depuis 1850, mais est encore aujourd'hui mal connue et difficile à traiter. Les prostatites chroniques bactériennes (6-10 %) et non bactériennes (80-90 %) sont les maladies inflammatoires les plus courantes et socialement les plus importantes chez les hommes, qui réduisent considérablement leur qualité de vie. La maladie est observée principalement chez les personnes jeunes et d'âge moyen et est souvent compliquée par des fonctions copulatives et génératives altérées (diminution de la puissance, infertilité, etc. ). La maladie est retrouvée dans 8 à 35 % des cas chez les hommes âgés de 20 à 40 ans.
La cause de la prostatite bactérienne est la flore pyogène qui pénètre dans la glande par l'urètre ou via les voies lymphogènes et hématogènes. L'étiologie de la prostatite chronique non bactérienne et sa pathogenèse sont encore inconnues. Les hommes de plus de 50 ans sont particulièrement touchés.
<1_img_centerxx>Les raisons du développement de la maladie
La prostatite chronique est actuellement considérée comme une maladie poliétiologique. Il existe une opinion selon laquelle la maladie résulte de la pénétration d'une infection dans la prostate, puis le processus pathologique progresse sans son implication. Un certain nombre de facteurs non infectieux y contribuent.
Facteurs infectieux dans le développement de la prostatite chronique
Dans 90 % des cas, les agents pathogènes pénètrent dans la glande par l'urètre, ce qui entraîne une prostatite aiguë ou chronique. Il y a eu des cas de promotion asymptomatique. L'évolution de la maladie est influencée par l'état du système immunitaire humain et les propriétés biologiques de l'agent pathogène. On pense que la transition de la prostatite aiguë à la prostatite chronique se produit en raison d'une perte d'élasticité des tissus due à une production excessive de tissu fibreux.
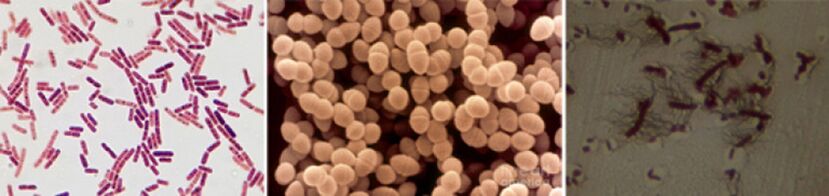
Les agents pathogènes qui causent la prostatite chronique sont les suivants :
- Dans 90% des cas, la maladie présente des bactéries à Gram négatif telles que Escherichia coli (E. coli), Enterococcus faecalis (Enterococcus dans les selles), un peu moins souvent - Pseudomonas aeruginosa, Klebsiella spp. , Proteus spp. , Pseudomonas aeruginogenes et Enterobactero. Les entérocoques, les streptocoques et les staphylocoques à Gram positif sont rares.
- Le rôle des staphylocoques à coagulase négative, des ureaplasma, des chlamydia, des Trichomonas, des Gardnerella, des bactéries anaérobies et des champignons du genre Candida n'est pas entièrement compris.
L'infection pénètre dans la prostate de plusieurs manières :
- Très probablement, il s'agit d'une voie ascendante, comme le montre la combinaison courante de prostatite et d'urétrite.
- La prostatite hématogène se développe lorsque l'infection pénètre dans la glande avec la circulation sanguine, ce qui est observé avec une amygdalite chronique, une sinusite, une maladie parodontale, une pneumonie, une cholécystite et une angiocholite, des maladies de la peau purulentes, etc.
- La prostatite chronique avec urétrite et sténoses de l'urètre se développe par contact, si l'infection pénètre dans la glande avec un flux d'urine ascendant, dans les infections purulentes des reins, par voie canaliculaire dans l'épipidymite, la déférentite et la funiculite, lors de manipulations urologiques diagnostiques et thérapeutiques (cathétérisme, urétralisation), y compris transurétrale.
- L'infection lymphogène pénètre dans la prostate avec rectite, thrombophlébite des veines hémorroïdaires, etc.
Facteurs non infectieux dans le développement de la prostatite chronique
Facteurs chimiques
Selon les experts, le reflux intraprostatique de l'urine joue un rôle majeur dans le développement de la prostatite chronique, lorsque l'urine est rejetée de l'urètre dans la glande, ce qui entraîne une altération de la vidange de la prostate et des vésicules séminales.
Avec la maladie, des réactions vasculaires se développent, ce qui entraîne un œdème de l'organe, la régulation nerveuse et humorale du tonus des muscles lisses de l'urètre est perturbée, l'activation de l'alphaune–Les récepteurs adrénergiques provoquent le développement d'une obstruction dynamique et contribuent au développement de nouveaux épisodes de reflux intraprostatique.
Les urates contenus dans les urines conduisent au développement d'une "réaction inflammatoire chimique" avec reflux.
Troubles hémodynamiques
Ils soutiennent l'inflammation chronique et les troubles circulatoires des organes pelviens et du scrotum. Les embouteillages se développent chez les personnes qui mènent une vie sédentaire, telles que les conducteurs, les employés de bureau, etc. , souffrant d'obésité, d'abstinence sexuelle, de dysmétrie sexuelle, d'hypothermie fréquente, de surcharge mentale et physique. La consommation d'aliments épicés et épicés, l'alcool et le tabagisme, etc. aident à maintenir le processus inflammatoire.
Autres facteurs
Il existe de nombreux autres facteurs qui contribuent à l'inflammation chronique de la prostate. Ceux-ci inclus:
- Hormonal.
- Biochimiquement.
- Réponse immunitaire altérée.
- Mécanismes auto-immuns.
- Processus infectieux et allergiques.
- Caractéristiques de la structure des glandes prostatiques qui entraînent des difficultés de drainage complet.
Souvent, les raisons du développement de la prostatite chronique ne peuvent pas être établies.
Classification de la prostatite
Selon la classification proposée par les National Institutes of Health des États-Unis en 1995, la prostatite se divise en :
- Aigu (Catégorie I). Est de 5 à 10 %.
- Bactéries chroniques (Catégorie II). Est 6-10%.
- Inflammation chronique non bactérienne (Catégorie IIIA). Est de 80 à 90 %.
- Syndrome de douleur pelvienne chronique non bactérienne (Catégorie IIIB) ou chronique.
- Prostatite chronique diagnostiquée par hasard (Catégorie IV).
Signes et symptômes de la prostatite chronique
L'évolution de la prostatite chronique est longue, mais pas monotone. Les phases d'exacerbation sont remplacées par des phases de repos relatif qui surviennent après un traitement anti-inflammatoire et antibactérien complexe.
Le développement d'une prostatite bactérienne chronique est souvent précédé d'une urétrite bactérienne ou gonorrhéique, de troubles circulatoires non bactériens des organes pelviens et du scrotum (hémorroïdes, varicocellules, etc. ), d'excès sexuels.
Les patients atteints de prostatite chronique ont de nombreuses plaintes. Ils consultent des médecins pendant des années, mais sont très rarement contrôlés pour une maladie de la prostate. Environ un quart des patients ne présentent aucun symptôme ou la maladie évolue avec peu de symptômes cliniques.
Les plaintes des patients atteints de prostatite chronique peuvent conditionnellement être divisées en plusieurs groupes.
Troubles des voies urinaires liés au rétrécissement de l'urètre :
- Difficulté à commencer à uriner.
- Faible jet d'urine.
- Miction intermittente ou goutte à goutte.
- Sensation de vidange incomplète de la vessie.
Symptômes d'irritation des terminaisons nerveuses :
- Urination fréquente.
- L'envie d'uriner est vive et violente.
- Uriner par petites portions.
- Incontinence urinaire lors de l'envie d'uriner.
Syndrome douloureux :
- L'intensité et le type de douleur sont différents.
- Localisation de la douleur : bas-ventre, périnée, rectum, aine et bas du dos, intérieur des cuisses.
Dysfonction sexuelle:
- Douleur dans le rectum et l'urètre lors de l'éjaculation.
- Érection lente.
- Perte d'orgasme.
- Éjaculation précoce, etc.
Du côté du système nerveux : troubles névrotiques sous forme d'attention du patient à son état de santé.
Signes et symptômes de la prostatite chronique non bactérienne
Le syndrome de douleur abdominale basse chronique chez l'homme (CPPS) se manifeste avec les symptômes habituels de la prostatite chronique, mais les bactéries sont absentes dans la troisième partie de l'urine et dans la sécrétion de la prostate. Le CPPS peut être simulé par une cystite interstitielle chronique non bactérienne, une maladie rectale, une myalgie spastique du plancher pelvien et des lésions fonctionnelles de la prostate dues à des troubles de l'innervation de l'organe et de son hémodynamique.
Si la fonction neurovégétative est altérée, une atonie et une violation de l'innervation de la glande sont notées, ce qui se manifeste par la difficulté de fermer rapidement et complètement la lumière de l'urètre. Dans le même temps, l'urine est excrétée goutte à goutte pendant longtemps après la miction. Chez ces patients, l'étude montre une instabilité et une excitabilité accrue, qui se manifestent par une augmentation de la transpiration et de l'excitabilité de l'activité cardiaque, des modifications du dermographisme.
Complications de la maladie
Le long cours de la prostatite chronique est compliqué par une altération des fonctions sexuelles et reproductives, le développement de maladies telles que la vésiculite et l'épipidymite, ainsi que le durcissement de l'organe. La sclérose de l'organe aggrave la microcirculation locale et l'urodynamique, ainsi que les résultats des interventions chirurgicales. La fibrose du tissu périurétral entraîne le développement de maladies des voies urinaires.
diagnostic
Comme il existe de nombreuses raisons de développer une prostatite chronique, toute une gamme d'études diagnostiques sont utilisées pour la diagnostiquer. Le succès du traitement dépend de la détermination correcte des causes de la maladie. Le diagnostic de prostatite chronique repose sur les données suivantes :
- La triade symptomatique classique.
- Un certain nombre de méthodes physiques (examen rectal numérique de la prostate).
- Un certain nombre de méthodes de laboratoire (analyse d'urine et microscopie de la sécrétion de la prostate, culture et détermination de la sensibilité de la microflore aux médicaments antibactériens, analyse générale de l'urine et du sang).
- Pour la détection des gonocoques, bactérioscopie d'un écouvillon de l'urètre, PCR et méthodes sérologiques (pour la détection d'ureaplasma et de chlamydia).
- Urofluorométrie.
- Biopsie de la prostate.
- Complexe de méthodes instrumentales (échographie).
- Détermination du statut immunitaire du patient.
- Détermination de l'état neurologique.
- En cas de traitement inefficace et de suspicion de complications, imagerie informatique et par résonance magnétique, hémoculture, etc.
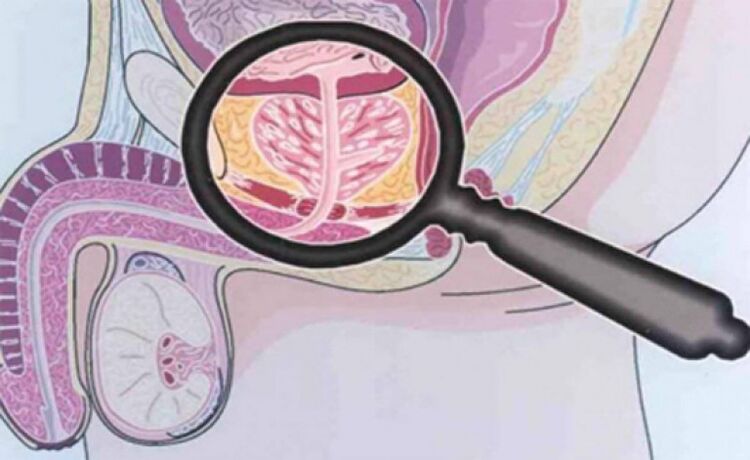
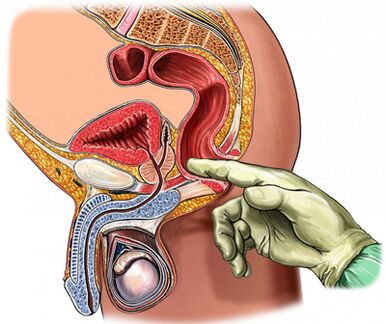
Palpation de la prostate
La palpation de la prostate est d'une importance primordiale dans le diagnostic de la maladie, qui augmente pendant la période d'exacerbation et diminue à mesure que le processus inflammatoire s'atténue. Dans la prostatite chronique lors d'exacerbations ferreuses, elle est œdémateuse et douloureuse.
La densité de consistance de l'organe peut être différente : des zones de ramollissement et de compression sont palpées, des zones de dépressions sont déterminées. Lors de la palpation, il est possible d'évaluer la forme de la glande, l'état des cuspides et des tissus environnants.
Le processus de l'examen digital transrectal est combiné avec la collecte de la sécrétion glandulaire. Parfois, il est nécessaire d'obtenir le secret de chaque partage séparément.
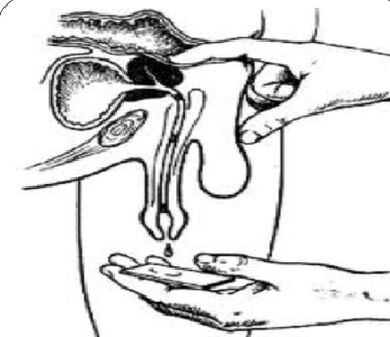
Analyse d'un échantillon d'urine à 3 verres et de sécrétions prostatiques
Les « gold standard » dans le diagnostic de la prostatite chronique sont :
- Collecte de la première portion d'urine.
- Collecte de la deuxième quantité d'urine.
- Extraction de la sécrétion de la glande par massage.
- Collecte de la troisième portion d'urine.
De plus, un examen microscopique et bactériologique du matériel est effectué.
Pour l'inflammation de la prostate :
- Le nombre de microbes (CFU) dépasse 103/ ml (10quatre/ ml pour les staphylocoques épidermiques), mais ne négligeons pas le petit nombre de microbes dans les dizaines et les centaines.
- La présence microscopiquement prouvée de 10 à 15 leucocytes dans le champ de vision est un critère généralement accepté pour la présence d'un processus inflammatoire.
Le secret de la prostate et la 3ème portion des urines sont examinés au microscope et bactériologiquement :
- Avec la prostatite bactérienne chronique, il y a une augmentation du nombre de leucocytes dans la sécrétion de la glande, et des bactéries (principalement du groupe intestinal) sont libérées dans la troisième portion d'urine après le massage.
- Avec la prostatite non bactérienne, le nombre de leucocytes dans la sécrétion de la glande augmente, mais la microflore n'est pas détectée.
- Avec CPPS, il n'y a pas d'augmentation du nombre de leucocytes et de la microflore.
Taux normal de sécrétion prostatique :
- Globules blancs inférieurs à 10 dans le champ de vision.
- Il existe de nombreux grains de lécithine.
- La microflore est absente.
Avec la prostatite chronique, la sécrétion de la prostate montre :
- Le nombre de leucocytes est grand - plus de 10-15 dans le champ de vision.
- La quantité de grains de lécithine est réduite.
- Le pH de la sécrétion passe du côté alcalin.
- La teneur en phosphatase acide est réduite.
- L'activité du lysozyme est augmentée.
Recevoir des résultats négatifs dans la sécrétion de la prostate ne prouve même pas l'absence d'un processus inflammatoire.
La valeur du test de cristallisation des sécrétions prostatiques est conservée. Normalement, un motif caractéristique sous la forme d'une feuille de fougère se forme pendant la cristallisation. Avec une violation des propriétés d'agrégation de la sécrétion prostatique, un tel schéma ne se forme pas, ce qui se produit lorsque le fond hormonal androgène change.
Méthode par ultrasons
Si une maladie de la prostate est suspectée, un examen échographique de la glande elle-même (échographie transrectale optimale), des reins et de la vessie est utilisé, ce qui peut déterminer :
- Le volume et la taille de la glande.
- Présence de calculs.
- La taille des vésicules séminales.
- L'état des parois de la vessie.
- La quantité d'urine restante.
- Structures du scrotum.
- Un autre type de pathologie.
Autres méthodes d'examen de la prostate
- L'état urodynamique (un examen du débit d'urine) peut être facilement et simplement déterminé avec un examen tel que l'uroflowmetry. A l'aide de cette étude, il est possible de détecter les signes d'une obstruction de la vessie à un stade précoce et d'effectuer une observation dynamique.
- En cas de suspicion de formation d'abcès, d'hyperplasie bénigne ou de cancer de la prostate, une biopsie par ponction est réalisée.
- Pour clarifier les raisons du développement d'une obstruction sous-vésiculaire, des examens radiographiques et endoscopiques sont effectués.
- Avec un processus inflammatoire à long terme, l'urétrocystoscopie est recommandée.
Diagnostic différentiel
La prostatite chronique doit être distinguée de la vésiculoprostatostase, de la prostatopathie autonome, de la prostatite congestive, de la myalgie du plancher pelvien, des maladies neuropsychiatriques, de la pseudodyssynergie, de la dystrophie sympathique réflexe, des maladies inflammatoires d'autres organes : cystite interstitielle, ostasie ostatique de l'articulation thymique vésiculaire, cancer, hyperthyroïdie prostatique.
Traitement de la prostatite chronique
Le traitement de la prostatite chronique doit commencer par un changement du mode de vie et de l'alimentation du patient.
Dans le traitement de la maladie, des médicaments qui affectent divers composés de la pathogenèse sont utilisés en même temps.
Les directions thérapeutiques les plus importantes :
- Élimination des micro-organismes responsables.
- Thérapie anti-inflammatoire.
- Normalisation du flux sanguin vers la prostate et les organes pelviens.
- Normalisation d'un drainage adéquat des acini de la prostate.
- Normalisation du profil hormonal.
- Prévention du durcissement de l'organe.
Pour traiter la prostatite chronique, les médicaments des groupes suivants sont utilisés:
- Antibactérien.
- Anticholinergique.
- Vasodilatateurs.
- alphaune– Bloqueurs adrénergiques.
- 5 inhibiteurs de l'alpha réductase.
- Inhibiteurs de cytokines.
- Anti-inflammatoire non stéroïdien.
- Angioprotecteurs.
- Immunomodulateurs.
- Médicaments qui affectent le métabolisme de l'urate.
Antibiotiques utilisés pour traiter la prostatite bactérienne chronique
L'antibiothérapie doit être effectuée en tenant compte de la sensibilité des micro-organismes identifiés aux antibiotiques. Si l'agent pathogène n'est pas identifié, un traitement antimicrobien empirique est utilisé.
Les médicaments de choix sont les fluoroquinolones de génération II-IV. En utilisant les méthodes d'application habituelles, ils pénètrent rapidement dans les tissus de la glande, agissent contre un grand groupe de micro-organismes à Gram négatif, ainsi que contre l'uréeplasma et la chlamydia. Si le traitement antimicrobien échoue, supposez :
- Multi-résistance de la microflore,
- cures courtes (moins de 4 semaines),
- mauvais choix de l'antibiotique et de son dosage,
- Modifications de la nature de l'agent pathogène,
- la présence de bactéries vivant dans les canaux de la prostate, qui sont recouverts d'une membrane extracellulaire protectrice.
La durée du traitement doit être d'au moins 4 semaines avec un contrôle bactériologique ultérieur obligatoire. S'il y a plus de 10 bactériuries dans la 3ème partie des sécrétions urinaires et prostatiques3CFU/ml, antibiothérapie répétée, est prescrite pour une durée de 2 à 4 semaines.
Inhibiteurs de cytokines dans le traitement de la prostatite chronique
Les cytokines sont des glycoprotéines qui sont sécrétées par les cellules immunitaires et autres en réponse à une réponse inflammatoire et à une réponse immunitaire. Ils participent activement au développement du processus inflammatoire chronique.
Anti-inflammatoires non stéroïdiens
Les anti-inflammatoires non stéroïdiens ont des effets anti-inflammatoires, soulagent la douleur et la fièvre. Ils sont largement utilisés dans le traitement de la prostatite chronique sous forme de comprimés et de suppositoires. Le moyen le plus efficace est l'administration rectale.
Immunothérapie
Dans le traitement de la prostatite chronique bactérienne, en plus des antibiotiques et des anti-inflammatoires, des agents immunomodulateurs sont utilisés. La voie rectale de leur administration est la plus efficace. Un immunomodulateur qui augmente l'activité fonctionnelle des phagocytes, ce qui contribue à une élimination plus efficace des agents pathogènes, est largement utilisé.
Alpha-bloquants dans le traitement de la prostatite chronique
Les bloqueurs alpha-1 adrénergiques se sont avérés normaliser le tonus des muscles lisses de l'urètre prostatique, des vésicules séminales et de la capsule prostatique, ce qui rend les médicaments de ce groupe très efficaces dans le traitement de la maladie. Les alpha-1-bloquants adrénergiques sont utilisés chez les patients atteints de maladies graves des voies urinaires sans processus inflammatoire actif.
Pour le CPPS, la durée du traitement est de 1 à 6 mois.
Inhibiteur de la 5a-réductase dans le traitement de la prostatite bactérienne et du CPPS
Il a été constaté que sous l'influence de l'enzyme 5a-réductase, la testostérone est convertie en forme prostatique 5a-dihydrotestostérone, dont l'activité dans les cellules de la prostate est plus de 5 fois supérieure à l'activité de la testostérone elle-même, ce qui conduit à un chez les personnes âgées Augmentation de l'organe due aux composantes épithéliales et stromales.
Lors de la prise d'un inhibiteur de la 5a-réductase pendant 3 mois, une atrophie du tissu stromal est notée dans les 6 mois - fonction glandulaire, la fonction de sécrétion est inhibée, la sévérité du syndrome douloureux et le volume des glandes diminuent, la tension et l'œdème de l'organe diminue.
Le rôle des anti-sclérotiques dans le traitement de la prostatite chronique
Avec une inflammation prolongée de la prostate, une fibrose se développe, qui se manifeste par une microcirculation et une urodynamique altérées. Pour prévenir le processus de fibrose, des anti-sclérotiques sont utilisés.
Autres médicaments utilisés pour traiter la prostatite chronique
En plus des médicaments décrits ci-dessus, pour traiter la maladie sont utilisés:
- Antihistaminiques.
- Vasodilatateurs et angioprotecteurs.
- Immunosuppresseurs.
- Médicaments qui affectent le métabolisme de l'urate et du sel trisodique de l'acide citrique.
Produits à base de plantes
L'utilisation d'une préparation sous forme de suppositoires contenant un complexe de peptides biologiquement actifs isolés de la prostate de bovins est efficace dans le traitement de la prostatite.
Sous l'influence du médicament se produit:
- Stimulation des processus métaboliques dans les tissus de la glande.
- Améliorer la microcirculation.
- Réduction de l'œdème, de l'infiltration leucocytaire, de la stagnation des sécrétions et de la douleur.
- Prévention de la thrombose dans les veinules de la prostate.
- Augmentation de l'activité de l'épithélium sécrétoire des acini.
- Amélioration de la fonction sexuelle (augmentation de la libido, restauration de la fonction érectile et normalisation de la spermatogenèse).
Massage des doigts de la prostate
Un certain nombre de chercheurs soutiennent que le massage des doigts devrait être utilisé dans la prostatite chronique, en tenant compte des contre-indications connues.
thérapie physique
L'efficacité des méthodes physiothérapeutiques dans le traitement de la prostatite n'a pas été prouvée aujourd'hui, le mécanisme d'action n'a pas été prouvé scientifiquement et les effets secondaires n'ont pas été étudiés.
Prévention de la prostatite chronique
Si vous commencez à prévenir le développement d'une prostatite chronique, vous devez savoir :
- Le risque de développer la maladie augmente avec les années.
- Les représentants de la race négroïde sont plus sensibles aux maladies.
- Une prédisposition familiale à la maladie ne peut être exclue.
Les personnes prédisposées à développer une prostatite chronique doivent faire attention à leur état de santé.
Conseils pour la prévention des maladies :
- Buvez suffisamment de liquides. Des mictions fréquentes favorisent le lavage de la microflore de l'urètre.
- Prévenir la diarrhée et la constipation.
- Manger une alimentation équilibrée. Évitez les aliments riches en glucides et en graisses saturées, ce qui entraîne une prise de poids.
- Vous devez limiter au maximum l'utilisation de substances irritantes pour l'urètre : aliments épicés et épicés, viandes fumées, sauces et épices, café et alcool.
- Arrêter de fumer. La nicotine affecte négativement l'état des parois des vaisseaux.
- Ne pas trop refroidir.
- N'arrêtez pas de vider la vessie.
- Vivez une vie active, faites de l'exercice. Faites de l'exercice pour renforcer les muscles du plancher pelvien, ce qui peut éliminer la congestion veineuse, ce qui à son tour soutient la fonction normale de la prostate.
- Avoir une vie sexuelle régulière. Évitez l'abstinence prolongée. La glande doit être libérée du secret immédiatement.
- Restez dans une relation monogame. Les relations sexuelles arbitraires augmentent le risque de développer des maladies sexuellement transmissibles.
- Si vous présentez des symptômes des organes urogénitaux, contactez immédiatement votre urologue.



























